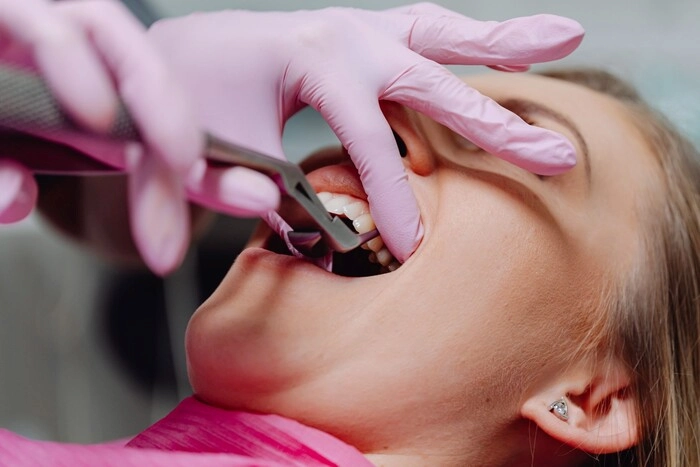
نحوه کشیدن نخ دندان برای دندان های روکش شده ✔️| سوالات متداول ✨
آیا نحوه استفاده از نخ دندان برای دندان های روکش شده را می دانید؟
استفاده از نخ دندان به عنوان یکی از مهم ترین بخش های بهداشت دهان و دندان و مراقبت های دندانپزشکی محسوب میشود. با استفاده از نخ دندان، میتوانید تمام جرم های باقیمانده در لابه لای دندان ها را از بین ببرید. اگر دندانهای شما دارای روکش هستند، ممکن است سوالی مانند ” آیا میتوان از نخ دندان برای دندان های روکش شده استفاده کرد؟ ” به ذهنتان بیاید. پاسخ به این سوال بله است، با این حال نکاتی وجود دارد که باید در این مورد آگاهی داشته باشید. اگر شما به دنبال اطلاعات بیشتری درباره استفاده از نخ دندان برای دندانهای روکش شده هستید، حتماً ادامه این مقاله را مطالعه کنید. در اینجا قصد داریم به راهنمایی شما در استفاده صحیح از نخ دندان برای دندان های روکش شده پرداخته و موضوع را به طور کامل برای شما شرح دهیم. منتظر باشید تا به تمامی جزئیات بپردازیم.
💥 ضرورت و روش صحیح استفاده از نخ دندان برای دندانهای روکش شده
یکی از مراقبت های بعد از روکش دندان، استفاده از نخ دندان است که شما میتوانید از نخ دندان برای دندان های روکش شده خود استفاده کنید نخ دندان به عنوان بخشی اساسی از بهداشت دهان و دندان شناخته شده است. مسواک زدن به تنهایی، ابزاری بسیار موثر برای پاکسازی دندان ها و جلوگیری از تشکیل جرم و آلودگیها میباشد. با این حال، برای دندانهای روکش شده، بهخصوص در فضاهای بین دندانی که میتواند مشکلساز باشد، استفاده از مسواک به تنهایی ممکن است کافی نباشد.
✅ راهنمای استفاده از نخ دندان برای روکش های دندانی
استفاده از نخ دندان برای روکشها از اهمیت ویژهای برخوردار میباشد. در این مقاله به بررسی نکات کلیدی برای استفاده صحیح از نخ دندان برای داشتن روکشهای دندانی بهتر میپردازیم. با توجه به تنوع ابزارهای بهداشت دهان و دندان، ما به شما کمک میکنیم تا از انواع نخ دندان به نحو موثرتر و ایمنتر برای روکشهای دندانی استفاده کنید. اینجا چند نکته مهم برای استفاده صحیح از نخ دندان برای دندانهای روکش شده آورده شده است:
- انتخاب نخ دندان مناسب: برای دندانهای روکش شده، از نخ دندان با طراحیهای خاص استفاده کنید که برای حرکت آسان و بدون خطر به روکشها طراحی شدهاند.
- مراقبت و دقت: با دقت و مراقبت از نخ دندان استفاده کنید تا به دندانهای روکش شده آسیب نرسد. تمیز کردن میان دندانها به دقت و با تمرکز بر روی دندانهای روکش دار انجام شود.
- حرکات ملایم: حرکات نخ دندان باید ملایم و به طور مداوم باشند تا از آسیب به روکش دندان جلوگیری شود. از فشار زیاد در حین استفاده از نخ دندان بر روی دندانهای روکش شده خودداری کنید.
- استفاده مداوم: به صورت منظم و مداوم از نخ دندان برای تمیزی دندانهای روکش شده استفاده کنید، حداقل یک بار در روز. این کار به حفظ بهداشت دهان و جلوگیری از تشکیل پلاک و بیماریهای دندانی کمک میکند.
واتر فلاسر (Water Flosser)
واتر فلاسر نیز یکی دیگر از ابزارهای موثر در بازار برای تمیز کردن جرمهای دندانی محسوب میشود. با استفاده از این ابزار، آب با فشار به بین دندانها عبور مییابد و تمام ذرات غذایی را از بین میبرد. این روش به شما امکان میدهد که پلاک و جرمهای بین دندانی را به طور موثر از بین ببرید، زیرا آب میتواند به راحتی از هر زاویهای عبور کند و تمیزی دقیقی را فراهم آورد.
استفاده منظم و صحیح از این ابزارها میتواند به حفظ بهداشت دهان و دندان شما کمک کند و از بروز مشکلاتی مانند پوسیدگی دندان و بیماریهای لثه جلوگیری نماید. به یاد داشته باشید که انتخاب مناسب برای شما، با توجه به نیازهای خود، از اهمیت بالایی برخوردار است.
برس های دندانی
اگر تمایل به استفاده از نخ دندان ندارید، میتوانید به جای آن از برسهای بین دندانی استفاده کنید که از داروخانه قابل تهیه هستند. این برسها، ابزارهای ساده و کارآمدی هستند که به راحتی میتوانند جرمها و ذرات غذایی را از بین دندانها تمیز کنند. آنها با پرزهای نرم و بسیار نازکی طراحی شدهاند که به راحتی از بین دندانها عبور کنند و به شما کمک میکنند تا بهداشت دهان و دندان خود را حفظ کنید.
نخ دندان فلاس تریدر (Floss threader)
آیا با عبور نخ دندان از بین دندان هایتان مشکل دارید؟ این ابزار به شما کمک میکند تا به راحتی نخ دندان را از بین دندانهای خود عبور دهید. فلاس تریدر از یک قلاب برای عبور نخ دندان استفاده میکند، شبیه به نخ سوزن در خیاطی. با استفاده از این ابزار، نگران باقی ماندن جرم در لابلای دندانهای خود نخواهید بود و میتوانید به طور کامل این نواحی را تمیز کنید.
بهرهگیری از این نکات میتواند به حفظ بهداشت دهان و دندان شما و طول عمر بهتر روکشهای دندانی کمک کند. به خاطر داشته باشید که استفاده منظم و صحیح از نخ دندان، پیشگیری از مشکلات جدی مانند پوسیدگی دندان و بیماریهای لثه را تضمین میکند.
❌ مشکلات موجود در استفاده از نخ دندان برای روکشهای دندانی
استفاده از نخ دندان برای تمیز کردن جرم بین روکشهای دندانی خود یک موضوع حساس است. در برخی موارد، میتواند به دلیل مشکلات زیر موجب مشکلات جدی شود:
1. اندازهگیری نادرست روکش: اندازهگیری نادرست و حجیم بودن روکش میتواند مانع عبور نخ دندان و حرکت آزاد آن در بین دندانها شود. این مشکل معمولاً به دلیل نصب نادرست روکشها اتفاق میافتد.
2. همپوشانی نامناسب روکش: اگر روکشها به طور نامناسب نصب شوند و به هم چسبیده باشند، استفاده از نخ دندان ممکن است روکشها را حرکت دهد و به خطر بیاندازد. این موضوع میتواند سطح تراشیده شده دندان را آسیب پذیر کند و نیازمند تعمیر مجدد روکشها شود.
⁉️ سوالات پرتکرار مخاطبان به همراه پاسخ های کامل
1. اگر نخ دندان برای دندان های روکش شده نکشیم چه اتفاقی می افتد؟
در صورتی که از نخ دندان برای روکشهای دندانی خود استفاده ننمایید، ممکن است شاهد بروز یک سری عوارض ناخواسته باشید. روکشها به طور کامل سطح دندانهای شما را پوشش میدهند، اما نواحی بین دندانها و قسمتهای پشتی این پوشش را تحت تأثیر قرار نمیدهند. عدم استفاده از نخ دندان میتواند باعث تجمع ذرات غذایی در این نواحی شود که میتواند به تغذیه باکتریها و تشکیل پلاک دندانی منجر شود.
به همین دلیل، بهداشت دهان و دندان را حتی در صورت استفاده از روکشهای دندانی نیز باید رعایت کنید. عدم استفاده از نخ دندان میتواند منجر به انباشت پلاک دندانی در نواحی غیرقابل دسترس شود و در نهایت با پوسیدگی دندان و ابتلا به بیماریهای لثه همراه خواهد بود.
پس، استفاده منظم و صحیح از نخ دندان از اهمیت بسیاری برخوردار است تا از سلامت دندانها و روکشهای دندانی شما مراقبت کرده و مشکلات جدی را پیشگیری نمایید.
2. آیا استفاده از نخ دندان میتواند به روکش دندانی آسیب برساند؟
استفاده از نخ دندان، بهویژه زمانی که با فشار زیادی بین دندانها را تمیز میکنید، ممکن است به روکش دندانی آسیب وارد کند. اگر این عمل به شدت و با فشار صورت گیرد، احتمال خراب شدن روکش دندانی هنگام استفاده از نخ دندان وجود دارد. به طور کلی، روش صحیح استفاده از نخ دندان بسیار حیاتی است و باید به دقت و با مهارت انجام شود.
همچنین، در برخی موارد ممکن است روکشهای دندانی به طور ناصحیح توسط دندانپزشک اعمال شوند که در این صورت هم استفاده حتی صحیح از نخ دندان نیز میتواند به آسیب روکش های دندانی منجر شود. بنابراین، هنگام استفاده از نخ دندان باید با احتیاط و با رعایت دقیق تمیزی و بهداشت دندانی عمل کنید تا هرگونه آسیب به روکش دندانی جلوگیری شود.
3. آیا استفاده از نخ دندان میتواند روکشهای دندانی را از بین ببرد؟
خیر. استفاده صحیح از نخ دندان نباید به هیچ عنوان منجر به خراب شدن یا از بین رفتن روکش های دندانی شود، اگر که این فرآیند به دقت و با رعایت نکات بهداشتی صورت گیرد. برای اطمینان بیشتر، در صورت داشتن هر گونه مشکل یا احساس غیرطبیعی پس از استفاده از نخ دندان، حتماً به دندانپزشک خود مراجعه کنید تا وضعیت را بررسی و اقدامات لازم را انجام دهید.


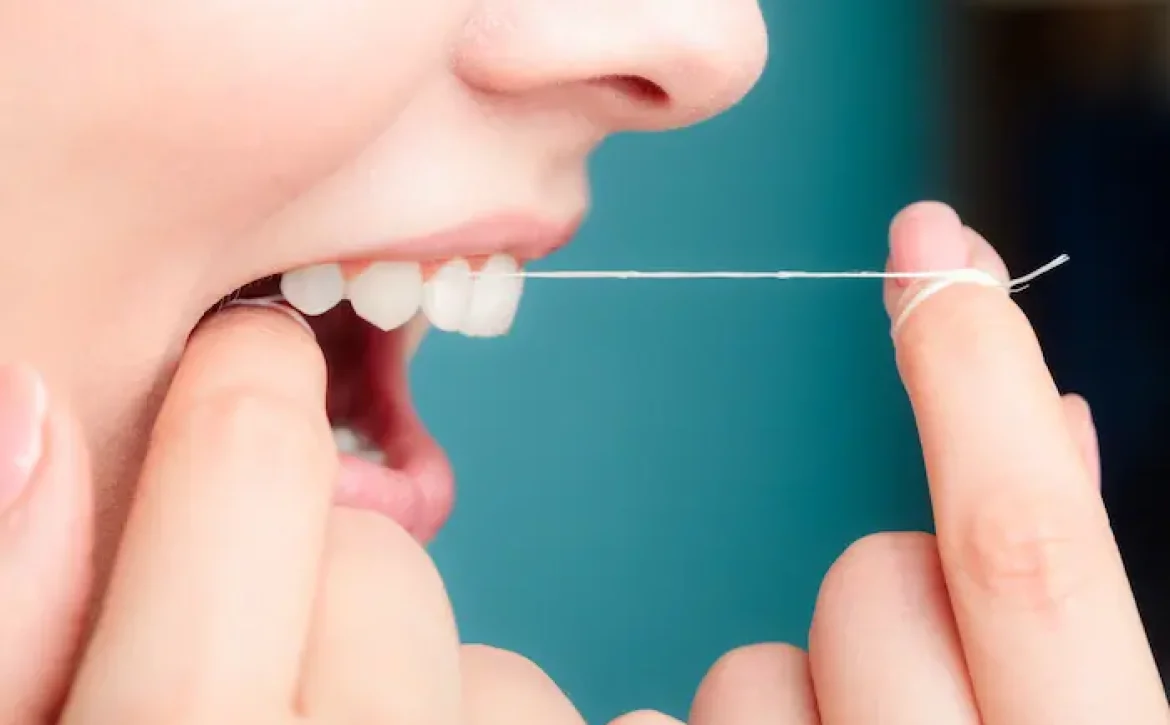












 | مزایا
| مزایا + معایب
+ معایب